De Integrale Gezinspoli: tussen medisch en sociaal domein
Binnen de Integrale Gezinspoli is een stevige verbinding van het medisch en sociale domein met als doel kwetsbare zwangeren en (jonge) gezinnen te bieden wat zij nodig hebben. De indicatie voor verwijzing naar de Integrale Gezinspoli is medisch, maar vanaf de verwijzing en intake is de aanpak integraal vanuit het medisch en sociaal domein. Er wordt gebruik gemaakt van formele (zorgprofessionals) en informele hulp (netwerk, ervaringsdeskundigen, vrijwilligers), daarbij wordt het bekrachtigen van ouders en hun ouderrol als onmisbaar gezien.
Grondleggers van de Integrale Gezinspoli, Lyanne Rövekamp-Abels (Kinderarts-Neonatoloog) en May van Gijn-Huyssen van Kattendijke (kinderfysiotherapeut), vertellen over hun plan voor de Integrale Gezinspoli. Een plan dat raakt aan het actieprogramma Kansrijke Start.

Lyanne Rövekamp-Abels (Kinderarts-Neonatoloog) en May van Gijn-Huyssen van Kattendijke (kinderfysiotherapeut) werken in het Juliana Kinderziekenhuis en HagaZiekenhuis in Den Haag. Beide werken onder andere op de afdeling Neonatologie, Nazorgpoli Neonatologie en Follow-uppoli.
Lyanne is daarnaast betrokken bij de Poli Kwetsbare Zwangeren en Psychiatrie-Obstetrie-Pediatrie Poli. May is als kinderfysiotherapeut gespecialiseerd in de motorische ontwikkeling van 0-2 jarigen, waarbij zij ook pre-en dysmatuur geboren kinderen na hun ziekenhuisopname thuis begeleid volgens het ToP-programma (Transmuraal ontwikkelingsondersteuning Prematuren). In samenwerking met het Centrum voor Jeugd en Gezin (CJG) hebben zij in 2014 de Nazorgpoli Neonatologie (NZP) opgezet. De NZP is een multidisciplinaire poli voor Neonatale follow-up. Toen zij in 2018-2019 de Infant Mental Health (IMH) opleiding tot consulent volgden werd het plan voor de Integrale Gezinspoli geboren.
Wat was voor jullie de aanleiding om te starten met een plan voor een Integrale Gezinspoli?
Tijdens ons werk op onder andere de Nazorgpoli Neonatologie merkten we dat er vaak veel kwetsbaarheid zit in gezinnen, niet alleen in het medische domein, maar ook in het sociale en psychische domein. Wij kwamen er soms na lange tijd en aandacht achter dat de voornamelijk medische zorg die wij vanuit de Nazorgpoli Neonatologie leverde ontoereikend was voor kind en gezin. Hierbij kwamen wij steeds tot dezelfde conclusie; wij hebben het gezin en zijn behoeftes op alle domeinen niet altijd voldoende in beeld.
Tevens merkten wij dat de huidige wijze van samenwerken tussen zorgprofessionals uit eenzelfde of uit verschillende domeinen onvoldoende was om het gezin te bieden wat op dat moment nodig was. Bij complexe gezinssituaties of na een traumatische gebeurtenis binnen een gezin is het belangrijk de zorg goed af te stemmen met de ouders/verzorgers en andere professionals betrokken binnen het gezin. Soms is er extra coördinatie van zorg nodig en een zorgplan waarin ouders en professionals zich kunnen vinden, op andere momenten is juiste aandacht en kennisoverdracht voldoende.
Met de vernieuwde kennis en inzichten vanuit de IMH-opleiding, de lacunes binnen onze huidige zorg voor jonge kwetsbare gezinnen én met een visie voor verbetering, groeide de wens om de stap te zetten naar een Integrale Gezinspoli met een stevige verbinding tussen het medisch en sociaal domein.
Wat is jullie doelgroep?
Het betreft gezinnen vanaf de zwangerschap t/m het jonge kind tot 3 jaar, met een medische ‘port of entry’: verloskundige, jeugdarts, huisarts, ziekenhuis, waarbij er meer dan uitsluitend medische problematiek lijkt te spelen (bijv. in het netwerk, schulden, wonen, verslaving, verstandelijke beperking etc.). Wrapped care vanuit medisch én sociaal domein is vaak nodig om hen beter en eerder te kunnen helpen en minder te medicaliseren (normaliseren).
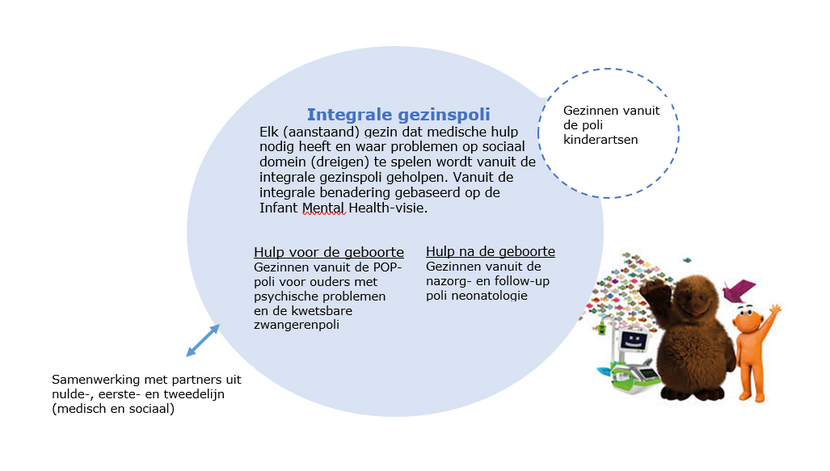
Wat is het doel van de Integrale Gezinspoli?
Het doel van de Integrale Gezinspoli is dat gezinnen en hun (informele en formele) netwerk beter in beeld zijn en dat er kortere lijntjes ontstaan tussen de betrokken professionals uit het medisch en sociaal domein. Zo kan elke professional zich meer richten op hun kerntaken en worden gezinnen eerder, beter en in meer samenhang geholpen.
Hoe gaan jullie dit realiseren en met wie?
- Het gerichter inzetten van professionals zodat zij benut kunnen worden op hun expertise. Vaak worden zij niet of te laat betrokken, terwijl ze in andere gevallen juist worden bevraagd op aspecten die niet tot hun kerntaak of expertise behoren.
- Meer specifieke expertise van een vast kernteam van professionals. De fase voor en na de geboorte is een ingrijpend moment, dat zowel als risico én als een kans gezien moet worden: het is een moment in het leven waarop de druk op gezinnen groter kan worden, met name op de meest kwetsbare gezinnen. Dit is een moment waarop ouders vaak openstaan voor hulp, met name in gezinnen die anders moeilijk hulp accepteren. Dit vraagt expertise met betrekking tot deze levensfase, de doelgroep en het hulpverleningstraject dat deze gezinnen doorlopen. Een vast team van professionals is nodig om die expertise met elkaar op te bouwen.
- Concrete afspraken over het inschakelen van de juiste professionals om deze gezinnen goed te helpen. Hulpverlening moet snel gestart kunnen worden. Daarnaast zal er moet meer continuïteit van hulpverleners nodig zijn (vaste gezichten voor het gezin) en er moeten afspraken worden gemaakt over informatie-uitwisseling en terugkoppeling, waardoor professionals beschikbare informatie beter kunnen benutten. Nu zijn zij soms pas laat of niet op de hoogte van elkaars betrokkenheid in een gezin en/of missen zij relevante gegevens.
De ‘triple aim’ gedachte is leidend bij de concretisering van de doelen. De verwachting is dat de Integrale Gezinspoli bijdraagt aan het verbeteren van de gezondheid van de populatie, het verhogen van de ervaren kwaliteit van hulpverlening en het besparen van de kosten. Eveneens hechten wij waarde aan de empowerment van de gezinnen (‘triple aim+’). Een concreet streven is om alle (domeinoverstijgende) expertise uit het sociaal en medisch domein zoveel mogelijk onder één dak beschikbaar te hebben en meer in ‘huiskamercontext’ dan medische context te behandelen.
De huidige betrokken partijen zijn: professionals van het HagaZiekenhuis, de gemeente Den Haag, het CJG, verschillende jeugdhulpaanbieders, verwijzers, zorgverzekeraars, eerstelijnszorg en het LUMC Campus.
Jullie ambitie voor dit plan is dat de IMH-visie leidend wordt, wat is volgens jullie de kracht van deze visie en wordt deze elders in Nederland ook al gebruikt?
De Infant Mental Health (IMH) visie houdt onder andere in dat ieder mens zich ontwikkelt binnen een affectieve relatie. Jonge kinderen zijn volledig afhankelijk van hun ouders (verzorgers) en de systemen waarin zij opgroeien en leven. Door het omarmen van deze visie hebben wij de afgelopen jaren steeds meer oog gekregen voor het kind als onderdeel van een gezin/systeem en niet alleen als patiënt die (para-)medische zorg behoeft. Dit is samengegaan met een betere signalering van de complexe samenhang van psychische, sociale en medisch problematiek, niet zelden in combinatie met trauma rondom zwangerschap(-swens) en/of geboorte.
In kwetsbare gezinnen speelt er vaak meer dan alleen medische problematiek. Door een medische port of entry hebben wij vaak een ingang om ook te praten over andere problemen, waaronder die onder het sociale domein vallen. Soms ligt er achter de medische hulpvraag een andere belangrijkere vraag. Door te luisteren, vertrouwen op te bouwen en op het juiste moment de goede vraag te stellen komt de onderliggende hulpvraag vaak aan het licht. Om ouders dan goed te kunnen ondersteunen is een stevige verbinding met het sociale domein nodig. ‘First time right’-principe zien wij als een belangrijk onderdeel van onze zorgvisie.
Landelijk gezien begint de IMH-visie vorm te krijgen, vooral in huisartspraktijken, consultatiebureaus en onder paramedici die werken met jonge kinderen en gezinnen. In het Centrum Jeugd en Gezin (CJG) in Den Haag worden momenteel veel mensen geschoold in IMH, het is echt groeiende. De Dutch Association for Infant Mental Health (DAIMH), maakt zich daar ook hard voor. Voor de kinderartsen is IMH nog relatief onbekend terrein, er zijn nu wel een paar artsen die een stukje scholing hebben gehad of een keer een introductiecursus hebben gevolgd, maar daar zou best nog wel wat winst in te behalen zijn.
Waar staan jullie nu?
Met behulp van onze projectleider Sanne van Eerden, adviseur bij AEF, hebben wij de laatste maanden een aantal belangrijke stappen gemaakt. Er is onder andere een kernteam gevormd met de gemeente Den Haag en er wordt op dit moment een indicatieve Maatschappelijke Kosten- en Batenanalyse (MKBA) uitgevoerd door AEF, gefinancierd vanuit VWS. Naast dat de MKBA een krachtig instrument is om zicht te krijgen op de maatschappelijke effecten voor de doelgroep en de samenleving, de kosten en baten per partij en over de verwachte aantallen patiënten die het betreft, helpt het in gesprekken over de meerwaarde van de Integrale Gezinspoli en welke investeringen nodig zijn.
De Integrale Gezinspoli is een mooi voorbeeld voor praktijken in het hele land. Den Haag is een grote en ingewikkelde stad met veel zorgkeus. Het is een stad met veel verschillende wijken en een verscheidenheid aan culturen. Als dit projectplan hier slaagt dan zou dat natuurlijk fantastisch zijn als andere steden en dorpen dit kunnen overnemen. Het plan wordt openbaar en we willen mensen die dit plan lezen uitnodigen om contact met ons op te nemen voor feedback of input.
De periode tot begin maart wordt benut om de invulling van de Integrale Gezinspoli te concretiseren en om met de betrokken partijen te bepalen hoe nu verder. De uitkomsten van de werksessies met de betrokken partijen en ouders en het MKBA zullen daaraan bijdragen.
Lyanne en May beschikken over een enorme intrinsieke motivatie, dat is gebleken! We kijken uit naar een vervolg!